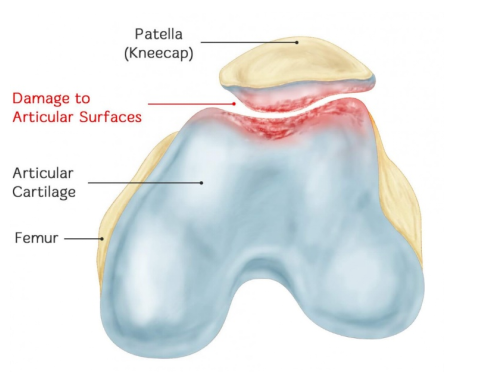
De patella, beter bekend als de knieschijf, is een sesamoïd botje dat gevormd wordt door de quadricepspees en is tevens het grootste sesamoïd botje in het lichaam. Het is plat en heeft de vorm van een gierstkorrel, ligt onder de huid en is gemakkelijk te voelen. Het bot is breed aan de bovenkant en loopt naar beneden, met een ruwe voorkant en een gladde achterkant. Het kan op en neer, naar links en naar rechts bewegen en beschermt het kniegewricht. De achterkant van de patella is glad en bedekt met kraakbeen, en is verbonden met het patella-oppervlak van het dijbeen. De voorkant is ruw en de quadricepspees loopt erdoorheen.
Patellachondromalacie is een veelvoorkomende aandoening van het kniegewricht. Vroeger kwam deze ziekte vooral voor bij mensen van middelbare leeftijd en ouderen. Nu, met de popularisering van sport en fitness, komt de aandoening ook veel voor bij jongeren.
I. Wat is de ware betekenis en oorzaak van chondromalacie van de patella?
Chondromalacia patellae (CMP) is een vorm van artrose van het patellofemorale gewricht, veroorzaakt door chronische beschadiging van het kraakbeenoppervlak van de knieschijf. Dit leidt tot zwelling, scheuren, breuken, erosie en afschilfering van het kraakbeen. Uiteindelijk ondergaat ook het kraakbeen van de tegenoverliggende femorale condylus dezelfde pathologische veranderingen. De precieze betekenis van CMP is: er is sprake van een pathologische verandering waarbij het kraakbeen van de knieschijf verzacht, met bijbehorende symptomen en verschijnselen zoals pijn in de knieschijf, een krakend geluid bij het kraken van de knieschijf en atrofie van de quadricepsspier.
Omdat gewrichtskraakbeen geen zenuwinnervatie heeft, is het mechanisme van de pijn die door chondromalacie wordt veroorzaakt nog steeds onduidelijk. CMP is het resultaat van de gecombineerde effecten van meerdere factoren. Verschillende factoren die veranderingen in de druk in het patellofemorale gewricht veroorzaken, zijn externe oorzaken, terwijl auto-immuunreacties, kraakbeendystrofie en veranderingen in de intraossale druk interne oorzaken van chondromalacia patellae zijn.
II. Het meest opvallende kenmerk van chondromalacia patellae zijn de specifieke pathologische veranderingen. Hoe wordt chondromalacia patellae vanuit het perspectief van deze pathologische veranderingen geclassificeerd?
Insall beschreef vier pathologische stadia van CMP: stadium I is kraakbeenverweking veroorzaakt door oedeem, stadium II is het gevolg van scheuren in het verwekte gebied, stadium III is de fragmentatie van het gewrichtskraakbeen; stadium IV verwijst naar de erosieve veranderingen van artrose en blootstelling van het subchondrale bot aan het gewrichtsoppervlak.
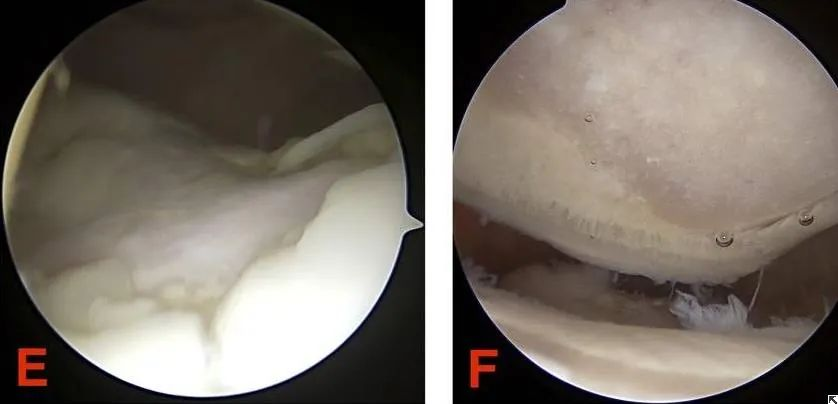
Het Outerbridge-classificatiesysteem is het meest bruikbaar voor het beoordelen van kraakbeenletsels van de knieschijf onder direct zicht of artroscopie. Het Outerbridge-classificatiesysteem is als volgt:
Graad I: Alleen het gewrichtskraakbeen is verzacht (gesloten kraakbeenverzachting). Dit vereist meestal tactiele feedback met een sonde of ander instrument om te beoordelen.
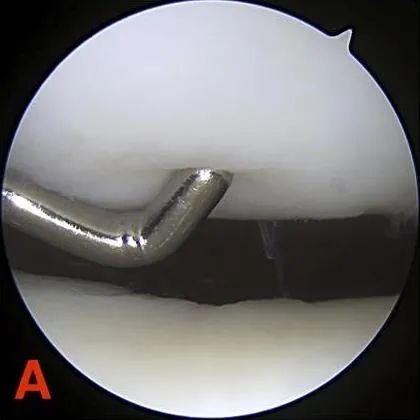
Graad II: Defecten van gedeeltelijke dikte met een diameter van maximaal 1,3 cm (0,5 inch) die het subchondrale bot niet bereiken.
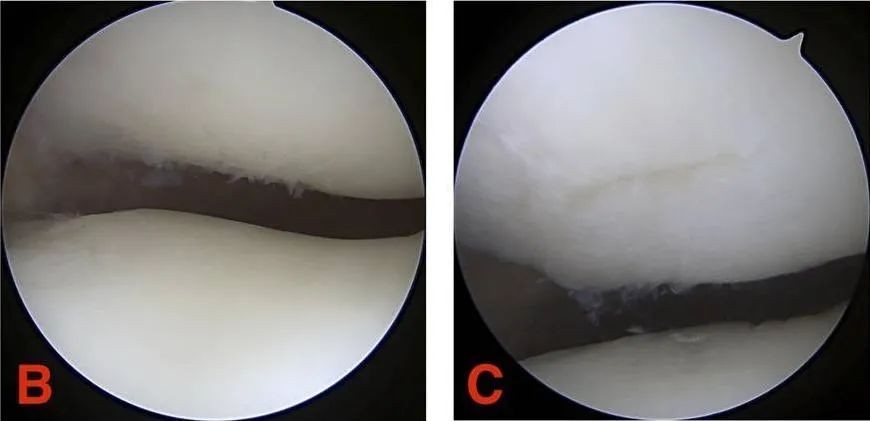
Graad III: De kraakbeenscheur is groter dan 1,3 cm (1/2 inch) in diameter en reikt tot aan het subchondrale bot.
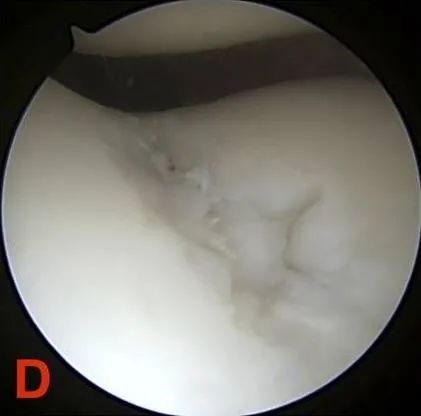
Graad IV: Blootstelling van het subchondrale bot.
III. Zowel de pathologie als de gradering weerspiegelen de essentie van chondromalacia patellae. Wat zijn dan de meest relevante tekenen en onderzoeken voor de diagnose van chondromalacia patellae?
De diagnose wordt voornamelijk gesteld op basis van pijn achter de knieschijf, die wordt opgewekt door de knieschijftest en de eenbenige squat. De focus moet liggen op het onderscheiden van een gecombineerde meniscusbeschadiging en traumatische artritis. Er is echter geen correlatie tussen de ernst van de knieschijfchondromalacie en de klinische symptomen van het anterieure kniepijnsyndroom. MRI is een nauwkeurigere diagnostische methode.
Het meest voorkomende symptoom is een doffe pijn achter de knieschijf en in de knie, die verergert na inspanning of bij het op- of aflopen van trappen.
Bij lichamelijk onderzoek wordt duidelijke gevoeligheid vastgesteld in de patella, het gebied rond de patella, de patellarand en de achterzijde van de patella. Dit kan gepaard gaan met pijn bij het verschuiven van de patella en een wrijvingsgeluid van de patella. Er kan sprake zijn van gewrichtsvochtophoping en atrofie van de quadricepsspier. In ernstige gevallen zijn de buig- en strekbewegingen van de knie beperkt en kan de patiënt niet op één been staan. Tijdens de patellacompressietest is er sprake van hevige pijn achter de patella, wat wijst op beschadiging van het gewrichtskraakbeen van de patella. Dit is diagnostisch belangrijk. De apprehensietest is vaak positief, evenals de squattest. Als bij een kniebuiging van 20° tot 30° de interne en externe bewegingsvrijheid van de patella meer dan een kwart van de transversale diameter van de patella bedraagt, duidt dit op een subluxatie van de patella. Het meten van de Q-hoek bij een kniebuiging van 90° kan een abnormaal bewegingspatroon van de patella weergeven.
Het meest betrouwbare aanvullende onderzoek is MRI, dat artroscopie geleidelijk heeft vervangen en een niet-invasieve en betrouwbare methode is geworden voor de diagnose van CMP. Beeldvormende onderzoeken richten zich voornamelijk op de volgende parameters: patellahoogte (Caton-index, PH), femorale trochleagroefhoek (FTA), laterale oppervlakteverhouding van de femorale trochlea (SLFR), patellafithoek (PCA) en patellakantelhoek (PTA). PH, PCA en PTA zijn betrouwbare kniegewrichtparameters voor de aanvullende diagnose van vroege CMP.
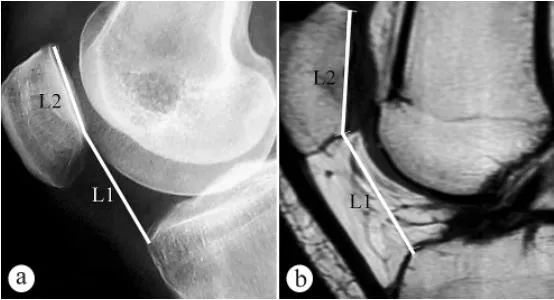
Röntgenfoto's en MRI-scans werden gebruikt om de patellahoogte (Caton-index, PH) te meten: a. Axiale röntgenfoto in staande positie met gewichtsbelasting en de knie gebogen in een hoek van 30°, b. MRI-scan in dezelfde positie met de knie gebogen in een hoek van 30°. L1 is de patellahellingshoek, oftewel de afstand van het laagste punt van het patellofemorale gewrichtsoppervlak tot de anterieure bovenhoek van de contour van het tibiaplateau, L2 is de lengte van het patellofemorale gewrichtsoppervlak en de Caton-index = L1/L2.
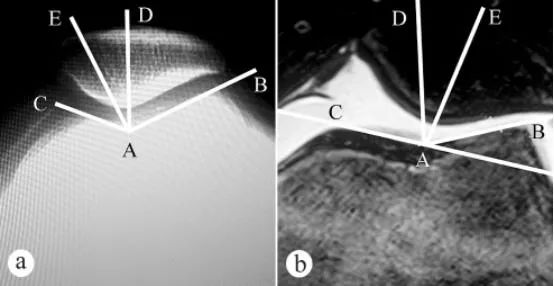
De hoek van de femorale trochleagroef en de patellafithoek (PCA) werden gemeten met röntgenfoto's en MRI: a. Axiale röntgenfoto met de knie 30° gebogen in een staande positie met gewichtsbelasting; b. MRI met de knie 30° gebogen. De hoek van de femorale trochleagroef wordt gevormd door twee lijnen, namelijk het laagste punt A van de femorale trochleagroef, het hoogste punt C van het mediale trochleagewrichtsoppervlak en het hoogste punt B van het laterale trochleagewrichtsoppervlak. ∠BAC is de hoek van de femorale trochleagroef. De hoek van de femorale trochleagroef werd getekend op de axiale afbeelding van de patella, waarna de bisector AD van ∠BAC werd getrokken. Vervolgens werd een rechte lijn AE getrokken vanuit het laagste punt A van de femorale trochleagroef als oorsprong door het laagste punt E van de patellakam. De hoek tussen de rechte lijn AD en AE (∠DAE) is de patellapassingshoek.
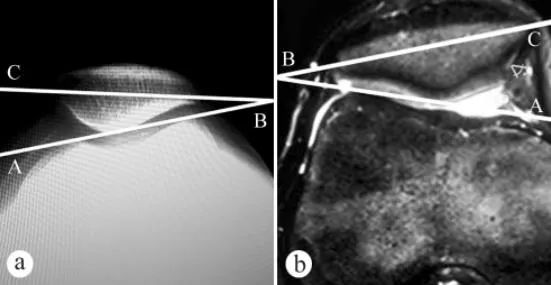
Röntgenfoto's en MRI-scans werden gebruikt om de patellakantelhoek (PTA) te meten: a. Axiale röntgenfoto in staande positie met gewichtsbelasting en de knie gebogen in een hoek van 30°, b. MRI-scan in dezelfde positie met de knie gebogen in een hoek van 30°. De patellakantelhoek is de hoek tussen de lijn die de hoogste punten van de mediale en laterale femorale condylen verbindt en de transversale as van de patella, oftewel ∠ABC.
Röntgenfoto's maken het lastig om CMP in de vroege stadia te diagnosticeren, totdat in een gevorderd stadium uitgebreid kraakbeenverlies, verlies van gewrichtsruimte en bijbehorende subchondrale botverharding en cystische veranderingen zichtbaar zijn. Artroscopie kan een betrouwbare diagnose stellen omdat het een uitstekende visualisatie van het patellofemorale gewricht biedt; er is echter geen duidelijke correlatie tussen de ernst van patellaire chondromalacie en de mate van symptomen. Daarom zouden deze symptomen geen indicatie voor artroscopie moeten zijn. Bovendien wordt arthrografie, als invasieve diagnostische methode, over het algemeen alleen in de gevorderde stadia van de ziekte gebruikt. MRI is een niet-invasieve diagnostische methode die de unieke mogelijkheid biedt om kraakbeenlaesies en interne afwijkingen van het kraakbeen te detecteren voordat morfologisch kraakbeenverlies met het blote oog zichtbaar is.
IV. Chondromalacia patellae kan reversibel zijn of zich ontwikkelen tot patellofemorale artritis. Effectieve conservatieve behandeling moet in een vroeg stadium van de ziekte snel worden ingezet. Wat houdt conservatieve behandeling dan precies in?
Over het algemeen wordt aangenomen dat het knieschijfkraakbeen in het beginstadium (stadium I tot II) nog steeds het vermogen heeft om te herstellen en dat effectieve niet-chirurgische behandeling moet worden toegepast. Dit omvat hoofdzakelijk het beperken van activiteiten of rust, en het gebruik van niet-steroïde anti-inflammatoire geneesmiddelen indien nodig. Daarnaast moeten patiënten worden aangemoedigd om onder begeleiding van een fysiotherapeut te oefenen om de quadricepsspier te versterken en de stabiliteit van het kniegewricht te verbeteren.
Het is belangrijk om te weten dat tijdens immobilisatie over het algemeen kniebraces of knieorthesen worden gedragen en dat gipsverband zoveel mogelijk wordt vermeden, omdat dit gemakkelijk kan leiden tot inactiviteitsletsel van het gewrichtskraakbeen. Hoewel blokkadetherapie de symptomen kan verlichten, mogen hormonen niet of slechts spaarzaam worden gebruikt, omdat ze de synthese van glycoproteïnen en collageen remmen en het herstel van kraakbeen belemmeren. Wanneer de zwelling en pijn in het gewricht plotseling verergeren, kunnen ijskompressen worden aangebracht, en na 48 uur kunnen fysiotherapie en warme kompressen worden toegepast.
V. Bij patiënten in een vergevorderd stadium is het herstelvermogen van het gewrichtskraakbeen beperkt, waardoor conservatieve behandeling vaak niet effectief is en een chirurgische ingreep noodzakelijk is. Wat houdt een chirurgische ingreep in?
Indicaties voor een operatie zijn onder andere: aanhoudende pijn in de knieschijf na enkele maanden van strikte conservatieve behandeling; een aangeboren of verworven afwijking kan worden overwogen. Bij kraakbeenschade van het Outerbridge-type III-IV kan het defect nooit volledig worden opgevuld met nieuw gewrichtskraakbeen. In dat geval kan het simpelweg afschaven van het beschadigde kraakbeengebied met chronische overbelasting het proces van gewrichtsdegeneratie niet voorkomen.
De chirurgische methoden omvatten:
(1)Arthroscopische chirurgie is een van de effectieve methoden voor het diagnosticeren en behandelen van chondromalacie van de patella. Hierbij kunnen de veranderingen in het kraakbeenoppervlak direct onder de microscoop worden waargenomen. In milde gevallen kunnen de kleinere erosieletsels op het gewrichtskraakbeen van de patella worden weggeschraapt om het herstel te bevorderen.
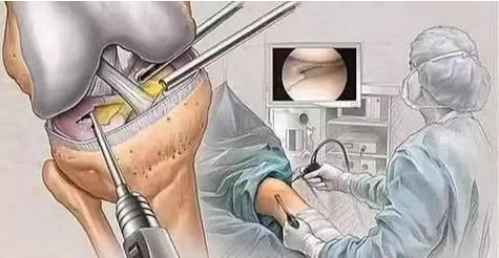

(2) elevatie van de laterale femorale condylus; (3) resectie van het patellakraakbeenoppervlak. Deze operatie wordt uitgevoerd bij patiënten met lichte kraakbeenschade om kraakbeenherstel te bevorderen; (4) patellaresectie wordt uitgevoerd bij patiënten met ernstige schade aan het patellakraakbeenoppervlak.
Geplaatst op: 15 november 2024










